我国2型糖尿病患者大概在11.2%,而且呈上升趋势。近年最新研究对糖尿病的发病机制,控制方法,“逆转”手段等,都有了新的理解。这一篇先介绍近年对饮食控制和“逆转”的简单有效方法,同时也是国内外专家近年的共识 – 低碳饮食“逆转”糖尿病。

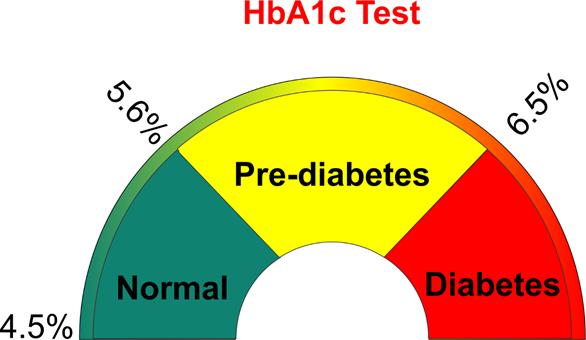
我国对糖尿病近年也有了新的认识,中华医学会糖尿病学分会组织编的《中国2型糖尿病防治指南(2020年版)》,在诊断糖尿病的标准上,除了衡量短期血糖的指标之外,还增加了一个“新”标准,HbA1c。[1]

糖化血红蛋白(HbA1c)是血红蛋白与糖类的代谢产物,血浆的葡萄糖长期处于高位会导致HbA1c也增加,所以HbA1c是反映中期血糖水平,也就是2-3个月的血糖平均水平最好的指标。
对于糖尿病患者,血糖正常并不代表糖尿病缓解,因为血糖只反映患者的短期征状,学者一直都倾向定义糖尿病的缓解指标为HbA1c<6.5% (在除了二甲双胍不需要其他药物),只有HbA1c处于低位,糖尿病才可以定义为缓解(remission)或俗称逆转(reversal)。[2][3][4] 这个定义也是英国糖尿病协会官网上认可的定义,也是美国糖尿病学会和欧洲糖尿病研究学会的专家们采用的定义。 [5] 把这个定义再细分,当HbA1c<6.5%并维持一年以上可以称为局部缓解,而HbA1c<5.7%并持续1年,可以称为完全缓解,两个指标都需要在不再使用药物下达到。但需要注意的是,在糖尿病的临床治疗中,从来没有使用过“治愈”(cured)这个词,因为治愈指的是病情不会再出现,但在糖尿病缓解后,病情再卷土重来的情况还是不少的。[6]
如果血糖代表的是短期指标,HbA1c就是中期指标,那胰岛素抵抗就可能是糖尿病的长期指标。胰岛素抵抗指数的“反面”就是胰岛素敏感度,一般患者的胰岛素敏感度降低,先出现胰岛素抵抗,继而才发展为2型糖尿病,所以检查胰岛素抵抗是及早筛查前期糖尿病的有效指标。
衡量是否胰岛素抵抗的金标准是“高胰岛素一正葡萄糖钳夹”(euglycemic-hyperinsulinemic clamp),但这是创伤性的检查,在临床检查应用较少。更为常用的诊断标准为“胰岛素抵抗指数”(HOMA-IR),而HbA1c的变化一般也反映胰岛素抵抗的改善或恶化。
HOMA-IR是简单的间接方法诊断是否胰岛素抵抗,例如低碳饮食有时检查空腹血糖可能显示轻微超标,但由于胰岛素一般较低,所以HOMA-IR比空腹血糖更准确反映糖尿病的风险。HOMA-IR的计算和逻辑其实都很简单。逻辑就是更少的胰岛素能维持葡萄糖稳态,胰岛素敏感度就是较高;同一空腹血糖指标,但胰岛素更高,显示需要更多胰岛素维持血糖稳态,也就是胰岛素抵抗指标不太理想了。计算方法如下:

胰岛素抵抗其中一个常见的外观病征是黑棘皮病(Acanthosis nigricans)。所谓黑棘皮病是皮肤的一种黑色素沉淀引起的病征,一般出现在皮肤皱折处,包括颈部、关节、腋下、大腿内侧等,皮肤色会变黑暗和粗糙,外观上就好像皮肤洗不干净的样子。[7] [8]并不是所有医疗工作者都察觉到黑棘皮病是胰岛素抵抗可能病征,有时只作皮肤病医治,耽误了糖尿病前期的治疗和预防。黑棘皮病患者都应该检查胰岛素抵抗,尽早诊断和预防胰岛素抵抗和糖尿病的发病。
这一篇只介绍低碳饮食近年的临床证据,但支链氨基酸,不同碳水化合物和脂肪种类也影响糖尿病和胰岛素抵抗,而多种类药营养素对改善胰岛素抵抗也证明有帮助,这些不在本篇范围,日后再介绍。
极低碳生酮饮食
极低碳生酮饮食指的是膳食中的碳水化合物<50g,或低于10%的卡路里摄入,身体可以进入“生酮”状态。但需要注意的是,“生酮”状态不等同“生酮饮食”,低碳是生酮唯一先决条件,只有在减少了碳水化合物之后,在增加大量脂肪作为卡路里来源的情况下,才是生酮饮食。减少碳水化合物到极低水平,但不增加额外的脂肪卡路里的,同样可以进入生酮状态。
糖尿病饮食 vs 生酮饮食 – 美国糖尿病协会对糖尿病患者有饮食建议,2014年加州大学旧金山分校学者发表的一项对照组临床研究比较了有关饮食和生酮饮食对糖尿病患者的影响,[9] 一组18名糖尿病受试者遵从美国糖尿病协会的中碳水卡路里限制饮食,每天大概减少500卡路里,另一组16名受试者进行低碳生酮饮食(LCKD)不需要限制卡路里,但需要控制碳水化合物的摄入,但脂肪和蛋白质不需要控制,实行生酮饮食。3个月试验期后,实行卡路里限制饮食的一组,HbA1c的中期血糖没有显著变化,HOMA-IR的胰岛素抵抗也没有变化,只有11%受试者可以减少糖尿病药物的使用。LCKD组,当中40%可以减少糖尿病药物,HbA1c显著降低,但反映胰岛素抵抗的HOMA-IR则同样没有显著变化。上述临床研究是短期干预研究。该研究之后延长到12个月,[10] 在这一年的试验期后,LCKD组在改善中期血糖的HbA1c指标上优于美国糖尿病学会建议的中碳水饮食组,LCKD组从6.6%降低到6.1%,而中碳水组从6.9%降低到6.7%。而LCKD组减少使用降糖尿药物的效果也更好。反映胰岛素抵抗的HOMA-IR,两组受试者都没有显著变化,反映胰岛素抵抗没有改善。
限制卡路里 vs 生酮饮食 - 另一项为期一年的干预研究,[11] 115名肥胖的糖尿病患者分为低碳饮食(LCKD)和高碳(53%碳水)饮食组,两组都减少约30%卡路里,每天卡路里大概减少500–1000-kcal/d,两组在试验期间平均摄入卡路里都大概在1500kcal左右,在52周的试验期后,两组受试者在HbA1c和HOMA-IR的改善都相当。该研究的低碳生酮饮食,强调低饱和脂肪,多吃多不饱和脂肪(例如欧米茄3),所以受试者没有出现LDL上升,反而HDL增加了,反映更健康的体脂,而且LCKD组减少了糖尿病药物的使用。该研究团队把临床试验延长到两年,[12] 在2年试验期后,同样发现低碳低饱和脂肪饮食的LCKD组跟高碳饮食组,在同样的卡路里限制下,中期血糖HbA1c改善效果相当,但LCKD组减少糖尿病用药上效果更为显著。该研究团队进一步分析受试者在持续减少了30%卡路里两年时间后,营养状况如何。[13] 发现无论是低碳饮食,还是高碳饮食,微量营养在减少卡路里后都不缺乏,研究的结论是,无论是正常的高碳饮食还是低碳饮食,都是可以长期实行的。
低GI饮食 vs 生酮饮食 – 升糖指数(glycemic index或 GI),指吃下一定量食物后,单位时间内血糖升高速度,它反映了某种食物与葡萄糖相比升高血糖的速度和能力。以米饭为例,糙米饭(大概50))的GI比白米饭(大概70)低。GI低的食物由于进入肠道后停留的时间长,释放缓慢,葡萄糖进入血液后峰值较低,引起餐后血糖反应较小,需要的胰岛素也相应减少,所以避免了血糖的剧烈波动,既可以防止高血糖也可以防止低血糖,有效的控制血糖。2008年的一项对照组临床研究,[14] 48名2期糖尿病患者进行低碳生酮饮食(LCKD),每天碳水化合物<20g,另外49名进行低GI饮食,每天减少500卡路里,在24周试验期后,两组的HbA1c都降低了,LCKD减少较多减了1.5%,而低GI饮食组减少了0.5%,LCKD体重降低11.1kg,而低GI减低6.9kg,控制血糖用药,LCKD受试者有95.2%减少了,而低GI只有62%。而反映胰岛素抵抗的HOMA-IR,LCKD减低了37.3%,而低GI组减低了23.0%。从数据看,低碳生酮饮食比低GI饮食,在改善血糖和胰岛素抵抗上都优于低GI饮食。但值得注意的是副作用,LCKD出现便秘和失眠的,分别是53.1%和31.2%,远多于低GI饮食组的39%和19.5%。

碳但不生酮的饮食
22019年,我国19家知名医院的专家联合发表对2型糖尿病的专家共识,[15] 也推荐“生酮”饮食作为治疗手段,该共识强调欧米茄3脂肪,还有牛油果和橄榄油等健康脂肪,补充膳食纤维的生酮饮食,而不是一般减肥使用的饱和脂肪。

但需要注意的是上述专家意见应该只算是低碳饮食,称为生酮饮食则有问题,因为专家组建议的碳水<100g,差不多一定不可能进入生酮状态的,生酮的核心条件不是高脂肪而是低碳,包括上述引用的临床研究都是20g – 50g 碳水化合物一天,或不超过10%的摄入卡路里,也就是50g或10%卡路里已经是生酮的碳水极限了,每一克的碳水化合物大概4卡路里,上述专家组的建议则是不高于100g,也就是400卡路里了,难道得吃4000卡路里?
无论我国专家组的共识的题目是“生酮饮食”,但从细节上看是低碳不生酮饮食,那究竟对改善胰岛素抵抗也没有帮助?
2004年一项先导性临床试验,[16] 10名肥胖的受试者,平日每天卡路里摄入平均3111kcal, 他们连续14天减少了大概1000kcal的碳水,但跟生酮饮食不一样,他们不需要增加脂肪或蛋白质,也没有达到碳水化合物低于10%卡路里的要求,所以算是低碳卡路里限制饮食,结果怎样?仅仅两周试验期,受试者的体重降低1.34kg,不算太多,但24小时胰岛素恢复正常,HbA1c从7.3%降低到6.8%,胰岛素敏感度改善75%,甘油三酯减少35%。低碳不生酮饮食在改善胰岛素抵抗效果也非常好。
2008年瑞典学者发表的一项长期干预研究,[17] 糖尿病受试者接受了6个月的低碳饮食干预研究,他们的饮食需要把碳水化合物控制在20%的卡路里,80g -90g之间。研究之后跟踪了受试者接近4年时间,受试者的体重从基线的100.6kg,在6个月试验期后降低到89.2kg,HbA1c从8.0%降低到6.6%,但之后试验结束了,受试者饮食有所松懈了,体重在22个月时反弹到92.0kg,而44个月时回到93.1kg,比基线只低了7.5%,而反映中期血糖的HbA1c在22个月和44个月,分别是6.9%和6.8%。所以低碳不生酮的饮食对控制血糖和体重的长期效果还是非常不错的,但要缓解糖尿病还是差了一点。
个性化低碳饮食
尽管极低碳的生酮饮食,近年已经有不少研究证据证明其治疗效果,也得到国内外专家的支持,但生酮饮食也有不少局限。
临床研究发现,尽管实行一个月的生酮饮食,已经足以影响肠道菌群,导致对健康有益,减少炎症的短链脂肪酸大幅减少,[18]就算补充益生菌都不能逆转减少了的菌群多样性。[19] 也有临床研究发现生酮饮食增加包括CRP等炎症标志物。[20]
纽约大学医学院学者指出生酮饮食对饮食的限制太多,极低碳水的饮食并不容易让糖尿病患者长期坚持。而且实行生酮饮食,并不能吃足够的水果,全谷物和豆类等健康食物,而且过多脂肪特别是饱和脂肪,对长远的健康是重大风险。 [21]
低碳生酮饮食也不意味着一定需要吃大量的肉类和脂肪,临床研究也发现素食者,进行6个月的素食低碳生酮是可以的,而且效果不错,体重减少了6.9kg,主要通过增加坚果和豆类蛋白质,减少碳水化合物。[22]
不增加脂肪,增加蛋白质包括植物蛋白也可以另类生酮。有临床研究比对了通过增加乳清蛋白,豆类蛋白,或动物蛋白,而脂肪主要使用橄榄油作为脂肪来源。进行脂肪增加不多的低碳生酮饮食,[23] 也可以在45天内降低体重6.5%,减少腰围,降低空腹血糖和改善胰岛素抵抗。而且通过增加豆类蛋白的受试者,肠道菌群的改变较增加动物蛋白的受试者的更为健康。
2018年麻省大学Dr Brouns发表的一篇研究论文,也许对担心生酮饮食安全性的糖尿病患者提供了一个“中庸之道”。[24] 他认为任何减少卡路里的饮食都可以降低体重和改善代谢指标,不一定需要生酮,短期生酮饮食的干预研究有好也有坏的影响,而长期坚持低碳高脂的生酮饮食十分困难,而且生酮饮食的长期干预研究证据缺乏。他认为把碳水化合物的摄入量控制在100g-150g比较可行和适合。

总结
近年国内外临床上都有共识,低碳生酮饮食不但改善糖尿病患者的血糖稳态,同时可以让糖尿病缓解或俗称“逆转”。
1 糖尿病患者进入缓解期(HbA1c<6.5)是可行的,而减少碳水化合物的摄入是重要而有效的生活方式的干预手段;
2 极低碳(<50g)的生酮饮食,在为期2年的临床研究中,证明可以令为数众多的糖尿病患者得到缓解,也没有发现患者有营养不良或其他严重副作用;
3 我国专家共识也认为生酮饮食可以改善糖尿病,但专家们对“生酮”定义可能有偏差,更准确的是支持低碳但不一定生酮的饮食作为干预手段;
4 生酮饮食可以个人化进行,除了传统的极低碳和高脂肪外,也可以不大量增加脂肪但增加植物蛋白质,也可以只减少碳水化合物但不增加其他卡路里,也可以只增加橄榄油和欧米茄3的健康脂肪不增加饱和脂肪;
5 相对极低碳生酮饮食,低碳(10%-26%卡路里来自碳水)但不生酮的饮食可能在执行上更容易让糖尿病患者适应,争议性也较生酮饮食低;
6 检查胰岛素抵抗是尽早发现前期糖尿病,尽早调整饮食预防糖尿病发病的最好方法
免责声明:
本文内容仅作为科普知识提供,不能代替医生的治疗诊断和建议。文章内容中涉及医学的部分均来源于参考文献。
参考
[1]中华医学会糖尿病学分会. (2021). 中国2型糖尿病防治指南(2020年版). 中华内分泌代谢杂志 2021年37卷4期, 311-398页, ISTIC PKU CSCD CA.
[2] Yancy, W. S., Jr, Crowley, M. J., Dar, M. S., Coffman, C. J., Jeffreys, A. S., Maciejewski, M. L., Voils, C. I., Bradley, A. B., & Edelman, D. (2020). Comparison of Group Medical Visits Combined With Intensive Weight Management vs Group Medical Visits Alone for Glycemia in Patients With Type 2 Diabetes: A Noninferiority Randomized Clinical Trial. JAMA internal medicine, 180(1), 70–79. https://doi.org/10.1001/jamainternmed.2019.4802
[3] Hallberg, S. J., McKenzie, A. L., Williams, P. T., Bhanpuri, N. H., Peters, A. L., Campbell, W. W., Hazbun, T. L., Volk, B. M., McCarter, J. P., Phinney, S. D., & Volek, J. S. (2018). Effectiveness and Safety of a Novel Care Model for the Management of Type 2 Diabetes at 1 Year: An Open-Label, Non-Randomized, Controlled Study. Diabetes therapy : research, treatment and education of diabetes and related disorders, 9(2), 583–612. https://doi.org/10.1007/s13300-018-0373-9
[4] Athinarayanan, S. J., Adams, R. N., Hallberg, S. J., McKenzie, A. L., Bhanpuri, N. H., Campbell, W. W., Volek, J. S., Phinney, S. D., & McCarter, J. P. (2019). Long-Term Effects of a Novel Continuous Remote Care Intervention Including Nutritional Ketosis for the Management of Type 2 Diabetes: A 2-Year Non-randomized Clinical Trial. Frontiers in endocrinology, 10, 348. https://doi.org/10.3389/fendo.2019.00348
[5] https://www.diabetes.org.uk/guide-to-diabetes/managing-your-diabetes/treating-your-diabetes/type2-diabetes-remission
[6] Hallberg, S. J., Gershuni, V. M., Hazbun, T. L., & Athinarayanan, S. J. (2019). Reversing Type 2 Diabetes: A Narrative Review of the Evidence. Nutrients, 11(4), 766. https://doi.org/10.3390/nu11040766
[7] Videira-Silva, A., Albuquerque, C., & Fonseca, H. (2019). Acanthosis nigricans as a clinical marker of insulin resistance among overweight adolescents. Annals of pediatric endocrinology & metabolism, 24(2), 99–103. https://doi.org/10.6065/apem.2019.24.2.99
[8] González-Saldivar, G., Rodríguez-Gutiérrez, R., Treviño-Alvarez, A. M., Gómez-Flores, M., Montes-Villarreal, J., Álvarez-Villalobos, N. A., Elizondo-Plazas, A., Salcido-Montenegro, A., Ocampo-Candiani, J., & González-González, J. G. (2018). Acanthosis nigricans in the knuckles: An early, accessible, straightforward, and sensitive clinical tool to predict insulin resistance. Dermato-endocrinology, 10(1), e1471958. https://doi.org/10.1080/19381980.2018.1471958
[9] Saslow, L. R., Kim, S., Daubenmier, J. J., Moskowitz, J. T., Phinney, S. D., Goldman, V., Murphy, E. J., Cox, R. M., Moran, P., & Hecht, F. M. (2014). A randomized pilot trial of a moderate carbohydrate diet compared to a very low carbohydrate diet in overweight or obese individuals with type 2 diabetes mellitus or prediabetes. PloS one, 9(4), e91027. https://doi.org/10.1371/journal.pone.0091027
[10] Saslow, L. R., Daubenmier, J. J., Moskowitz, J. T., Kim, S., Murphy, E. J., Phinney, S. D., Ploutz-Snyder, R., Goldman, V., Cox, R. M., Mason, A. E., Moran, P., & Hecht, F. M. (2017). Twelve-month outcomes of a randomized trial of a moderate-carbohydrate versus very low-carbohydrate diet in overweight adults with type 2 diabetes mellitus or prediabetes. Nutrition & diabetes, 7(12), 304. https://doi.org/10.1038/s41387-017-0006-9
[11] Tay, J., Luscombe-Marsh, N. D., Thompson, C. H., Noakes, M., Buckley, J. D., Wittert, G. A., Yancy, W. S., Jr, & Brinkworth, G. D. (2015). Comparison of low- and high-carbohydrate diets for type 2 diabetes management: a randomized trial. The American journal of clinical nutrition, 102(4), 780–790. https://doi.org/10.3945/ajcn.115.112581
[12] Tay, J., Thompson, C. H., Luscombe-Marsh, N. D., Wycherley, T. P., Noakes, M., Buckley, J. D., Wittert, G. A., Yancy, W. S., Jr, & Brinkworth, G. D. (2018). Effects of an energy-restricted low-carbohydrate, high unsaturated fat/low saturated fat diet versus a high-carbohydrate, low-fat diet in type 2 diabetes: A 2-year randomized clinical trial. Diabetes, obesity & metabolism, 20(4), 858–871. https://doi.org/10.1111/dom.13164
[13] Tay, J., Thompson, C. H., Luscombe-Marsh, N. D., Noakes, M., Buckley, J. D., Wittert, G. A., & Brinkworth, G. D. (2020). Nutritional adequacy of very low- and high-carbohydrate, low saturated fat diets in adults with type 2 diabetes: A secondary analysis of a 2-year randomised controlled trial. Diabetes research and clinical practice, 170, 108501. https://doi.org/10.1016/j.diabres.2020.108501
[14] Westman, E. C., Yancy, W. S., Jr, Mavropoulos, J. C., Marquart, M., & McDuffie, J. R. (2008). The effect of a low-carbohydrate, ketogenic diet versus a low-glycemic index diet on glycemic control in type 2 diabetes mellitus. Nutrition & metabolism, 5, 36. https://doi.org/10.1186/1743-7075-5-36
[15] 江波,邹大进,马向华,成兴波,鲁燕,陈莉明,保志军,徐向进,孙萍,唐伟,赖晓阳,陆卫平,贾平平,郭增清,朱翠凤,李增宁,张片红,郑锦峰,陈洁,陈秋霞,翁敏,赵绮华,刘建萍,陈春霞,杨柳青.(2019).生酮饮食干预2型糖尿病中国专家共识(2019年版).实用临床医药杂志,7-12.doi:CNKI:SUN:XYZL.0.2019-03-001.
[16] Boden, G., Sargrad, K., Homko, C., Mozzoli, M., & Stein, T. P. (2005). Effect of a low-carbohydrate diet on appetite, blood glucose levels, and insulin resistance in obese patients with type 2 diabetes. Annals of internal medicine, 142(6), 403–411. https://doi.org/10.7326/0003-4819-142-6-200503150-00006
[17] Nielsen, J. V., & Joensson, E. A. (2008). Low-carbohydrate diet in type 2 diabetes: stable improvement of bodyweight and glycemic control during 44 months follow-up. Nutrition & metabolism, 5, 14. https://doi.org/10.1186/1743-7075-5-14
[18] Ferraris, C., Meroni, E., Casiraghi, M. C., Tagliabue, A., De Giorgis, V., & Erba, D. (2021). One Month of Classic Therapeutic Ketogenic Diet Decreases Short Chain Fatty Acids Production in Epileptic Patients. Frontiers in nutrition, 8, 613100. https://doi.org/10.3389/fnut.2021.613100
[19] Gutiérrez-Repiso, C., Hernández-García, C., García-Almeida, J. M., Bellido, D., Martín-Núñez, G. M., Sánchez-Alcoholado, L., Alcaide-Torres, J., Sajoux, I., Tinahones, F. J., & Moreno-Indias, I. (2019). Effect of Synbiotic Supplementation in a Very-Low-Calorie Ketogenic Diet on Weight Loss Achievement and Gut Microbiota: A Randomized Controlled Pilot Study. Molecular nutrition & food research, 63(19), e1900167. https://doi.org/10.1002/mnfr.201900167
[20] Rosenbaum, M., Hall, K. D., Guo, J., Ravussin, E., Mayer, L. S., Reitman, M. L., Smith, S. R., Walsh, B. T., & Leibel, R. L. (2019). Glucose and Lipid Homeostasis and Inflammation in Humans Following an Isocaloric Ketogenic Diet. Obesity (Silver Spring, Md.), 27(6), 971–981. https://doi.org/10.1002/oby.22468
[21] Joshi, S., Ostfeld, R. J., & McMacken, M. (2019). The Ketogenic Diet for Obesity and Diabetes-Enthusiasm Outpaces Evidence. JAMA internal medicine, 179(9), 1163–1164. https://doi.org/10.1001/jamainternmed.2019.2633
[22] Jenkins, D. J., Wong, J. M., Kendall, C. W., Esfahani, A., Ng, V. W., Leong, T. C., Faulkner, D. A., Vidgen, E., Paul, G., Mukherjea, R., Krul, E. S., & Singer, W. (2014). Effect of a 6-month vegan low-carbohydrate ('Eco-Atkins') diet on cardiovascular risk factors and body weight in hyperlipidaemic adults: a randomised controlled trial. BMJ open, 4(2), e003505. https://doi.org/10.1136/bmjopen-2013-003505
[23] Basciani, Sabrina & Camajani, Elisabetta & Contini, Savina & Persichetti, Agnese & Risi, Renata & Bertoldi, Loris & Strigari, Lidia & Prossomariti, Giancarlo & Watanabe, Mikiko & Mariani, Stefania & Lubrano, Carla & Genco, Alfredo & Spera, Giovanni & Gnessi, Lucio. (2020). Very-Low-Calorie Ketogenic Diets With Whey, Vegetable, or Animal Protein in Patients With Obesity: A Randomized Pilot Study. The Journal of Clinical Endocrinology & Metabolism. 105. 10.1210/clinem/dgaa336.
[24] Brouns F. (2018). Overweight and diabetes prevention: is a low-carbohydrate-high-fat diet recommendable?. European journal of nutrition, 57(4), 1301–1312. https://doi.org/10.1007/s00394-018-1636-y

















































 1
1







